
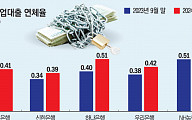
신종 코로나바이러스 감염증(코로나19) 상황은 신약 개발을 위한 임상시험에도 변화를 불러오고 있다. 전통적으로 임상시험은 대면이 원칙이지만 사람 간 접촉으로 감염되는 코로나19로 ‘비대면 임상시험’에 대한 요구도 점차 커지고 있다.
보통 임상시험은 △참여자 관련 활동 △의료진의 진료 △동의서 △시험약품투여 △모니터링 등으로 이뤄진다. 이 과정에서 ICT 기술, 모바일 및 웨어러블 기기 등을 활용해 전자동의서를 받거나 직접 방문할 필요 없이 환자 상태를 원격으로 모니터링하는 것이 비대면 임상시험에 속한다.
서울아산병원은 2013년부터 일부 연구자 주도 임상시험에서 대면·비대면·병행 방식으로 모니터링을 진행하고 있다. 하지만 우리나라에서 비대면 임상시험의 현실은 녹록지 않다. 반준우 서울아산병원 임상시험센터 소장은 “일반 진료와 달리 임상시험에 참여하려면 국가가 임상시험 실시기관으로 지정한 곳으로 가야 한다”며 “피험자인 환자 입장에서는 임상시험 참여를 위한 동의서 작성부터 시험약 투약 및 모든 검사 과정을 위해 병원을 방문해야만 하고, 임상시험 의뢰자 입장에서는 모니터링을 위해 병원을 방문해야만 하는 현실적인 규제와 한계가 있다”고 말했다.
해외에서는 이미 비대면 임상이 활발하다. 모더나는 지난해 코로나19 백신 임상시험 과정에서 스마트폰으로 임상데이터를 수집해 임상 대상자의 의료기관 방문을 최소화했다. 존슨앤드존슨(얀센)도 코로나19 백신의 임상 3상에서 연구 데이터를 원격으로 수령했다. 특히 올 1월 미국 식품의약국(FDA)은 ‘코로나19 상황에서의 비대면 임상시험 매뉴얼’을 통해 임상 대상자가 임상 기관을 방문하기 어려운 경우 어떻게 해야 하는지, 원격으로 환자 상태를 모니터링하는 적절한 방법은 무엇인지에 대한 내용을 마련하기도 했다.
국내의 경우 코로나 상황에도 중증도가 높은 질환의 임상시험은 잘 진행되는 편이다. 특히 암, 희귀질환자 등은 생사가 달린 문제이기 때문에 검사부터 약 수령 등 임상시험 과정에 더 적극적이다. 반면 중증도가 낮은 질환 혹은 경증 환자는 감염병 상황일수록 잦은 내원을 꺼리고 있어 임상시험에 어려움이 있다. 반 소장은 “상대적으로 중증도가 낮은 질환에서는 잦은 병원 방문에 번거로움을 더 크게 느끼고 그로 인해 참여 의지가 낮다”면서 “중증도가 낮을지라도 부작용을 줄이거나 장기적인 개선 등 의학적 요구들을 해결하고자 하는 임상시험이 잘 수행되려면 환자 편의를 고려한 다양한 방법들이 필요하다”라고 조언했다.
비대면 임상시험은 환자뿐 아니라 임상시험 의뢰자 입장에서도 살펴봐야 한다. 임상시험에 참여하는 피험자의 의무기록을 확인하려면 병원 시스템에 접근해야 하는데 아직까지는 데이터 유출 위험성 등으로 외부에서의 접근이 허용되지 않는다. 또 전자의무기록시스템(EMR)도 통일돼 있지 않다.
반 소장은 “임상시험은 대부분 다기관이 참여하는데 병원마다 사용하는 의무기록 시스템이 다르다”며 “시스템을 표준화하고 원활한 임상시험 공동 활용 플랫폼 기반 구축을 위해 국가 차원에서의 지원 사업도 진행 중이다”라고 설명했다.
보건복지부는 지난해 2월부터 코로나19로 인해 비대면 진료를 한시적으로 허용했으며, 이를 연계해 임상시험도 비대면으로 진행할 수 있게 했다. 식품의약품안전처도 ‘코로나19 관련 임상시험 고려 사항’을 통해 임상시험 대상자의 동의 절차 전화 전달, 임상시험용 의약품 전화상담 및 처방, 대리처방, 배송 등의 설명을 포함해 비대면 임상 확산의 물꼬를 텄다. 하지만 코로나19 치료제·백신에 한정됐다는 점에서 한계가 있다.
현장에서는 ‘탈중심화 임상시험(Decentralized Clinical Trials, DCT)’이 대안으로 부상했다. 이는 환자가 병원에 방문해 참여동의, 의약품 투약, 이상반응 확인 등을 진행하는 전통적인 임상시험과 달리 병원을 방문하지 않고도 임상시험이 진행될 수 있다는 포괄적인 의미다. 최근 식약처, 제약사, 대학병원 임상시험센터 등이 협의체를 구성해 규제 개선 등을 논의하고 있으며, 코로나 상황에서는 물론 코로나 종식 후에도 선제적으로 나설 방침이다.









![[컬처콕 플러스] '아파트' 대박난 로제, 제니·로사와 다른 점은?](https://img.etoday.co.kr/crop/320/200/2099568.jpg)