지난해 미국 식품의약국(FDA)에서 승인된 신약 10개 중 약 8개가 표적치료제인 것으로 나타났다.
10일 한국바이오협회에 따르면 지난해 FDA에서 승인된 55개 신약 중 표적 약물이 47개였다. 모달리티(치료접근법)별로 저분자 26개(55.3%), 단백질 기반 17개(36.2%), 올리고뉴클레오티드 4개(8.5%)다. 지난해 중국에서 승인된 87개 신약 중 표적 약물은 59개다.
표적치료제는 질병의 원인이 되는 세포 또는 단백질이 활성화하지 못하도록 억제하는 치료제로 주로 항암제로 많이 쓰인다. 암세포는 자신이 성장하기 위해 주변의 정상조직에서 영양분을 끌어다 쓰기 위해 혈관을 만든다. 표적치료제(표적항암제)는 암세포로 이어지는 신호전달경로를 억제하거나 영양을 공급하는 신경혈관을 억제해 암세포를 굶겨 죽인다.
기존 항암제는 정상세포와 암세포 모두 공격해 독성을 일으키지만, 표적치료제는 암세포에만 특이적으로 이상이 생긴 신호전달계를 표적해 정상세포 손상 없이 암세포만 선택적으로 공격한다. 표적치료제는 기존 치료제보다 효과가 높고 부작용이 적어 질병 타깃 치료의 주요 약물로 자리 잡았다.
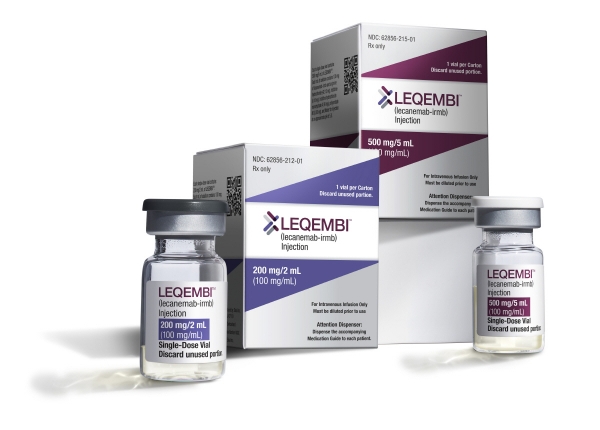
지난해 허가받은 표적 약물은 일본 에자이와 미국 바이오젠이 공동개발한 알츠하이머 치료제 레켐비, 화이자의 급성 편두통 치료제 자브즈프렛, 얀센의 혈액암 치료제 탈베 등이다.
대표적인 표적치료제는 로슈의 허셉틴이다. 허셉틴은 사람 표피성장인자수용체 2(HER2) 양성 유방암 환자와 전이성 위암 치료에 사용하는 표적항암제다. 이 약은 HER2 양성 암세포가 과잉으로 증식하는데 관여하는 HER2에 결합해 증식을 억제하고 사멸시킨다.
표적치료제는 면역치료제와 시너지 효과를 내기도 한다. 최근 암 치료의 중요한 수단으로 부상한 면역치료제와 병용할 때 우수한 치료 결과를 얻을 수 있다. 많은 제약바이오기업이 단독요법이 아닌 병용요법으로 임상을 진행하는 이유다.
이 조합은 암 세포가 면역 체계를 회피하는 것에 개입해 면역 세포의 공격 능력을 늪이고, 궁극적으로 면역요법의 효능을 향상시킨다. 단독요법보다 높은 효과를 낼 수 있고, 암환자들에 치료 선택권을 넓힐 수 있단 것이 장점이다.
반면 표적치료제도 계속 사용하면 기존 치료제처럼 내성이 생길 수 있어, 새로운 표적치료제가 필요하다. 바이오업계 힌 관계자는 “표적치료제를 계속 쓰면 내성이 생긴다. 현재까지 많은 종류의 표적치료제가 개발된 만큼 앞으로는 내성을 극복할 수 있는 치료제 개발이 필요하다”고 말했다.
한국바이오협회 관계자는 “미래 표적치료제는 암 세포가 면역 체계를 회피하는 메커니즘을 표적하고 면역세포와 종양의 상호작용을 방해해 효과를 개선하는 방향으로 발전해야 한다. RNA 간섭, 유전자 편집, 기타 세포 내 표적화 등을 활용하면 더 정확한 치료 전략이 가능하다”고 전망했다.










![[찐코노미] 테슬라, 진정한 성장 시작되나…국내 자율주행 기술 수준은?](https://img.etoday.co.kr/crop/320/200/2098264.jpg)